ภาวะพร่องโภชนาการและภาวะโภชนาการเกินเป็นปัญหาสำคัญอันดับ 4 ในการจัดลำดับความสำคัญของปัญหาที่ควรแก้ไขโดยสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) ในปีงบประมาณ 2553 พบประชากรมีภาวะพร่องโภชนาการอย่างน้อย 280,000 ราย ขณะที่ภาวะโภชนาการเกินประมาณ 400,000 ราย ปี 2554 รายงานจากการสำรวจการรับประทานอาหารของคนไทย ในระดับประเทศ พบว่า เด็กและวัยรุ่นอายุ 3 – 18 ปี มีความชุกของภาวะน้ำหนักเกิน ร้อยละ 7.6 และโรคอ้วน ร้อยละ 9.0
เมื่อไหร่เรียกว่า “เด็กน้ำหนักตัวเกิน” และเมื่อไรเรียกว่า “เด็กโรคอ้วน”?
เด็กน้ำหนักตัวเกิน (Overweight) หมายถึง เด็กที่มีน้ำหนักตัวเมื่อเทียบกับอายุหรือส่วนสูงเกินค่ามาตรฐานปกติ แต่ยังไม่มีความผิดปกติของการสะสมไขมันในร่างกาย
เด็กอ้วน หรือเด็กโรคอ้วน (Obesity) หมายถึง ภาวะที่ร่างกายของเด็กมีไขมันสะสมมากเกินปกติ ซึ่งอาจจะเกิดขึ้นทั่วร่างกาย ทำให้เด็กอ้วนทั้งตัวหรืออาจอ้วนเฉพาะส่วนกลางของลำตัวที่เรียกว่า Central obesity จนอาจทำให้เกิดปัญหาสุขภาพทั้งในระยะสั้นและในระยะยาว
การประเมินขนาดของร่างกายทำอย่างไร?
ในการแยกภาวะน้ำหนักตัวเกินและโรคอ้วนต้องนำน้ำหนักและส่วนสูงมาคำนวณเพื่อชี้วัดภาวะโภชนาการ ได้แก่
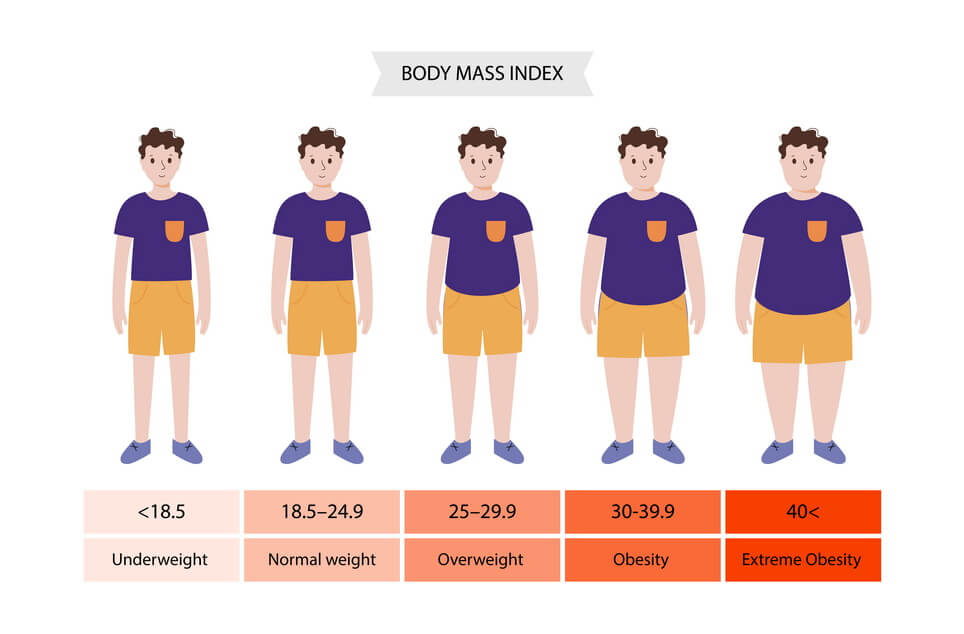
- ดัชนีมวลกาย (Body mass index, BMI) โดยการนำน้ำหนักเป็นกิโลกรัมแล้วหารด้วยความสูงเป็นเมตรยกกำลังสอง เช่น สูง 150 เซนติเมตร (1.5 เมตร) และยกกำลังสอง และนำไปหารน้ำหนักที่เป็นกิโลกรัม
- ดัชนีมวลกาย = น้ำหนักตัว (กิโลกรัม) / (ความสูง (เมตร)) 2
- หาเปอร์เซ็นต์น้ำหนักตัวเทียบความสูง
- เปอร์เซ็นต์น้ำหนักเทียบความสูง = [น้ำหนักจริงของเด็ก(กิโลกรัม) * 100]/น้ำหนักมาตรฐานที่ความสูง (เซนติเมตร)เดียวกัน
แพทย์วินิจฉัยภาวะเด็กน้ำหนักตัวเกินและเด็กโรคอ้วนได้อย่างไร?
วินิจฉัยภาวะเด็กน้ำหนักตัวเกิน ใช้ค่า/เกณฑ์ดังนี้
- ดัชนีมวลกาย (BMI) เทียบอายุแยกตามเพศอยู่ระหว่างเปอร์เซนไทล์ที่ 85 ถึง 95 หรือเปอร์เซ็นต์น้ำหนักตัวเทียบความสูงมากกว่า 140
วินิจฉัยเด็กเป็นโรคอ้วน ใช้ค่า/เกณฑ์ดังนี้
- ดัชนีมวลกาย BMI เทียบกับอายุแยกตามเพศมากกว่าเปอร์เซนไทล์ที่ 95 หรือเปอร์เซ็นต์น้ำหนักตัวเทียบความสูงมากกว่า 140
อนึ่ง ในการวินิจฉัยว่า เด็กมีภาวะน้ำหนักตัวเกินหรือโรคอ้วน แพทย์จะมีวิธีวินิจฉัย ดังนี้
- แพทย์จะประเมินว่า อ้วนจริงหรือไม่ โดยใช้เกณฑ์ภาวะน้ำหนักเกินและโรคอ้วนดังกล่าวแล้ว
- แพทย์จะสอบถามประวัติการรับประทานอาหาร บริโภคนิสัย และการรับประทานอาหารย้อนหลังใน 24 ชั่วโมง การออกกำลังกาย การทำกิจวัตรประจำวัน ประวัติครอบครัว ประวัติการเลี้ยงดู และตรวจร่างกายเพื่อหาความผิดปกติอื่น ๆ ร่วมด้วย เช่น เป็นโรคทางพันธุกรรม หรือโรคของระบบต่อมไร้ท่อ หรือมีความดันสูงร่วมด้วยหรือไม่
- สอบถามประวัติการกินยา เนื่องจาก ยางบางอย่างอาจทำให้อ้วน เช่น ยารักษาอาการทางจิต ยากันชัก ยารักษาโรคเบาหวาน และสอบถามประวัติว่า มีการอุดกั้นทางเดินหายใจ เช่น มีนอนกรน หรือมีปัญหานั่งหลับเวลาเรียนหรือไม่
- แพทย์จะประเมินทางด้านจิตใจ เพื่อช่วยบอกความพร้อม และความร่วมมือของเด็ก และของครอบครัวในการรักษาโรคอ้วน หรือภาวะน้ำหนักตัวเกิน
- แพทย์อาจจะมีการตรวจเลือดเพื่อดูว่า มีโรคเบาหวาน (โรคเบาหวานในเด็กและวัยรุ่น) หรืออาจมีความผิดปกติของไขมันในเลือด (ไขมันในเลือดสูง) อาจร่วมด้วยหรือไม่ ซึ่งก็อาจเกี่ยวข้องกับความเสี่ยงทางโรคหัวใจได้
ภาวะไขมันสะสมในร่างกาย
เนื่องจาก มีการวินิจฉัยว่า เด็กที่เป็นโรคอ้วน ร่างกายเด็กจะต้องมีการสะสมของไขมันในร่างกายที่ผิดปกติด้วย ซึ่งแพทย์ก็จะประเมินโดยจะมีการประเมินการสะสมของไขมันใต้ผิวหนัง (Skin fold thickness) และเส้นรอบเอวที่เพิ่มขึ้นของเด็กตามการกระจายของไขมันบริเวณผนังหน้าท้อง ซึ่งการวัดเส้นรอบเอวทำได้โดยใช้สายวัดวัดตามแนวเส้นระนาบรอบเอาที่ระดับสัน/ขอบด้านบนของกระดูกเชิงกรานผ่านสะดือโดยต้องไม่กดรัดผิวหนัง
ผู้ใหญ่ที่มีเส้นรอบเอวเกินกว่าปกติถือว่า “อ้วน” ถึงแม้ว่า จะมีน้ำหนักตัวปกติ แต่ถ้าวัดเส้นรอบเอวได้เกิน 88 เซนติเมตร (35 นิ้ว) ในเพศหญิง และเส้นรอบเอว 102 เซนติเมตร (40 นิ้ว) ในเพศชาย ซึ่งก็จะมีความเสี่ยงต่อการเป็นโรคต่าง ๆ เช่น โรคเบาหวานชนิดที่ 2 โรคความดันโลหิตสูง โรคหัวใจและโรคหลอดเลือดหัวใจ
ในเด็กที่มีอายุ 5 – 16 ปี ซึ่งขนาดเส้นรอบเอวก็สัมพันธ์กันกับระดับอินซูลิน (Insulin, ฮอร์โมนควบคุมการใช้น้ำตาลของร่างกาย) ในเลือดและในระดับความดันโลหิต
มีการศึกษาในเด็กไทย อายุ 10 – 18 ปี พบว่า การวัดรอบเอวผ่านสะดือเป็นการคัดกรองอย่างง่าย
ในวัยรุ่นที่น้ำหนักเกิน คือ เด็กชายในอายุดังกล่าว หากเส้นรอบเอวมากกว่า 73.5 เซนติเมตร (29 นิ้ว) และเด็กหยิงในอายุดังกล่าว หากเส้นรอบเอวมากกว่า 72.3 เซนติเมตร (28½ นิ้ว) จัดว่า “น้ำหนักเกิน”
สำหรับเด็กชายในอายุดังกล่าวหากเส้นรอบเอวมากกว่า 75.8 เซนติเมตร (29¾ นิ้ว) และเด็กหญิงในอายุดังกล่าว หากเส้นรอบเอวมากกว่า 74.6 เซนติเมตร (29½ นิ้ว) จะวินิจฉัยว่า เป็น “โรคอ้วน”
จึงจำเป็นต้องมีการประเมินขนาดเส้นรอบเอวร่วมกับ BMI เพื่อค้นหาความเสี่ยงต่อการเกิดโรคที่เกี่ยวข้องกับโรคอ้วน
Skin fold thickness การวัดความหนาของไขมันใต้ผิวหนัง เช่น วัดความหนาที่กึ่งกลาง หรือความยาวของต้นแขนด้านหน้า (โดยวัดเหนือกล้ามเนื้อชื่อ ไบเซพส์, Biceps skin fold thickness) หรือจะวัดที่กึ่งกลางของความยาวต้นแขนด้านหลัง (โดยวัดเหนือกล้ามเนื้อชื่อไตรเซพส์ (Triceps skin fold thickness) หรือจะวัดความหนาของไขมันใต้ผิวหนังที่เหนือกระดูกสะบัก (Subcapsular skin fold thickness) เป็นต้น
การวัดความหนาของไขมันใต้ผิวหนังจะมีการวัดด้วยเครื่องวัด ที่เรียกว่า Caliper (แคลิเปอร์) ซึ่งจะต้องมีเทคนิคการวัดอย่างถูกต้อง และถ้าความหนาของไขมันใต้ผิวหนังที่บริเวณกล้ามเนื้อ Triceps มีมากกว่า 85 เปอร์เซนไทล์ จะถือว่า “อ้วน” ถ้ามีมากกว่า 95 เปอร์เซนไทล์ จัดได้ว่าเป็น “โรคอ้วนรุนแรง” ซึ่งการวัดความหนาของไขมันใต้ผิวหนังจะมีความสัมพันธ์ได้ดีกับค่า BMI จึงจะเป็นตัวชี้วัดที่ดีในการที่จะบอกได้ว่า มีการสะสมของไขมันในเด็กวัยเรียน
แบ่งระดับความรุนแรงของโรคอ้วนในเด็กอย่างไร?
การจะใช้ค่าเปอร์เซ็นต์ในน้ำหนักตัวและเทียบกับความสูง (Weight for height) จะบอกได้ว่า เด็กมีน้ำหนักเกิน หรือเด็กเป็นโรคอ้วน แต่การจะใช้เปอร์เซ็นต์ของน้ำหนักตัวและเทียบกับอายุ (Weight for age) ก็จะช่วยบอกความรุนแรงของตัวเด็กที่มีน้ำหนักตัวเกินและเด็กที่เป็นโรคอ้วน โดย
- เด็กน้ำหนักตัวเกิน หมายถึง เปอร์เซ็นต์น้ำหนักเทียบอายุมีค่า 100 – 120%
- เด็กโรคอ้วนเล็กน้อย หมายถึง เปอร์เซ็นต์น้ำหนักเทียบอายุมีค่า 120 – 140%
- เด็กโรคอ้วนปานกลางมีค่าเปอร์เซ็นต์น้ำหนักเทียบอายุ 140 – 160%
- เด็กโรคอ้วนมากมีค่าเปอร์เซ็นต์น้ำหนักเทียบอายุ 160 – 200%
- เด็กโรคอ้วนมากถึงขั้นที่มีปัญหา (Morbid obesity) มีค่าเปอร์เซ็นต์น้ำหนักเทียบอายุมากกว่า 200%
หมายเหตุ
เปอร์เซ็นต์น้ำหนักเทียบอายุ : [น้ำหนักของเด็กที่ชั่งได้จริง (กิโลกรัม) * 100]/น้ำหนักมาตรฐานที่อายุเดียวกัน
เด็กมีน้ำหนักตัวเกินและเด็กโรคอ้วนมีสาเหตุจากอะไร?
เด็กน้ำหนักตัวเกินเป็นภาวะที่ร่างกายได้รับกำลังงาน/พลังงาน และสารอาหารเกินความต้องการ จึงมีการเจริญเติบโตเกินปกติแต่อย่างสมส่วน
ส่วนเด็กที่เป็นโรคอ้วนจะเกิดจากการสะสมกำลังงานส่วนเกินในเนื้อเยื่อไขมันทั่วร่างกาย เนื่องาจาก ความไม่สมดุลของกำลังงานที่ได้รับ และมีการนำกำลังงานที่ได้รับไปใช้ มีการสะสมของไขมันที่เกินปกติ (Excess adiposity) ซึ่งก็ขึ้นกับการรับประทานอาหาร การเคลื่อนไหว และการจะนำกำลังงานไปใช้ภายใต้การทำงานของฮอร์โมน เช่น ไทรอยด์ฮอร์โมน (Thyroid hormone, ฮอร์โมนเพื่อการที่จะใช้พลังงานของร่างกาย) สเตียรอยด์ฮอร์โมน (Steroid hormone, ฮอร์โมนเพื่อการทำงานต่าง ๆ ของเซลล์ในร่างกาย) ฮอร์โมนในการเจริญเติบโตของร่างกาย (Growth Hormone) และฮอร์โมนอินซูลิน (Insulin, ฮอร์โมนควบคุมการใช้น้ำตาลของร่างกาย)
สาเหตุของโรคอ้วนส่วนใหญ่เกิดจากปัจจัยด้านสิ่งแวดล้อมที่เอื้อต่อการบริโภคอาหารไม่ถูกต้อง การใช้พลังงานในชีวิตประจำวันน้อยลง ปัจจัยด้านพันธุกรรม และความเจ็บป่วยของเด็ก ซึ่งได้แก่
- บิดาหรือมารดาอ้วน
- เด็กที่บิดามารดาไม่อ้วน มีโรคอ้วน เพียง ร้อยละ 8
- เด็กที่บิดาหรือมารดาอ้วน เป็นผู้ใหญ่ที่อ้วน ร้อยละ 79
- ความผิดปกติทางพันธุกรรม
- ความผิดปกติทางพันธุกรรมอาจทำให้ร่างกายขาดสารบางอย่าง เช่น เล็ปติน (Leptin) ซึ่งเกี่ยวข้องกับการรักษาสมดุลของกำลังงาน/พลังงานในร่างกาย ภาวะที่ Leptin น้อยหรือสมองไม่ตอบสนองต่อสารของ Leptin จะทำให้เกิด
- ภาวะต้านการทำงานของอินซูลิน
- ร่างกายสร้าง Growth hormone (ฮอร์โมนเพื่อการเจริญเติบโต) ลดลง และสร้างไทรอยด์ฮอร์โมน (Thyroid hormone ฮอร์โมนเพื่อการใช้พลังงาน) ลดลง เด็กจึงมีการเจริญเติบโตช้าแต่กินจุ ร่างกายใช้น้ำตาลกลูโคสและไขมันไม่เต็มที่ ทำให้มีไขมันในเลือดสูงขึ้น มีความดันโลหิตสูง และมีพัฒนาการเข้าสู่วัยหนุ่มสาวช้า เด็กที่ตัวเตี้ยจึงมีโอกาสอ้วนมากกว่าเด็กตัวสูง เด็กที่มีกลุ่มอาการต้านอินซูลิน (Insulin resistance syndrome คือ กลุ่มอาการที่มีความผิดปกติในการใช้พลังงานของร่างกาย ที่ก่อให้เกิดโรคเบาหวาน ความดันโลหิตสูง และไขมันในเลือดสูง) ทำให้ใช้น้ำตาลกลูโคสได้น้อย
- โรคของต่อมไร้ท่อ
- โรคของอวัยวะในระบบต่อมไร้ท่อทำให้เด็กอ้วนได้ แต่พบได้น้อยกว่าปัจจัยอื่น (ประมาณไม่ถึงร้อยละ 10 ของเด็กอ้วน) ในเด็กที่อ้วนและเตี้ยต้องนึกถึงโรคของต่อมไร้ท่อและโรคทางพันธุกรรมด้วยเสมอ เช่น ภาวะขาดฮอร์โมนการเจริญเติบโต กลุ่มอาการต้านอินซูลิน ภาวะขาดไทรอยด์ฮอร์โมน เด็กที่มีความผิดปกติของต่อมไร้ท่ออาจพบว่า มีภาวะอ้วนเตี้ย มีความพิการทางสมอง สติปัญญาต่ำกว่าเกณฑ์ อายุการเจริญของกระดูกช้ากว่าอายุจริง และเกิดมีโรคอ้วน (ซึ่งมีลักษณะเฉพาะเช่น อ้วนที่ใบหน้าและลำตัว แต่แขนขาไม่อ้วน) โดยไม่มีประวัติอ้วนในครอบครัว
- นิสัยการบริโภคไม่ถูกต้อง
- การสะสมของไขมันในร่างกายและการมีน้ำหนักตัวเพิ่มขึ้นสัมพันธ์กับปริมาณกำลังงานของสารอาหารที่รับประทานโดยเฉพาะอาหารคาร์โบไฮเดรต (อาหารพวกแป้งและน้ำตาล) อาหารรสหวาน และอาหารไขมันสูง ซึ่งมักพบในครอบครัวที่มีลักษณะดังนี้
- เด็กอ้วนส่วนใหญ่เกิดในครอบครัวที่มีรายได้น้อย เนื่องจาก บิดามารดาชอบอาหารที่กำลังงานสูง เช่น อาหารจำพวกแป้ง น้ำตาล และไขมัน
- พบในครอบครัวที่จัดอาหารเกินความต้องการของสมาชิกในครอบครัว
- ชอบรับประทานอาหารสะดวกซื้อและเข้าถึงได้ง่ายเป็นประจำ ซึ่งส่วนใหญ่เป็นอาหารนอกบ้านที่ถูกปรุงด้วยน้ำมัน ไขมัน และน้ำตาลเพิ่มมากขึ้น
- การสะสมของไขมันในร่างกายและการมีน้ำหนักตัวเพิ่มขึ้นสัมพันธ์กับปริมาณกำลังงานของสารอาหารที่รับประทานโดยเฉพาะอาหารคาร์โบไฮเดรต (อาหารพวกแป้งและน้ำตาล) อาหารรสหวาน และอาหารไขมันสูง ซึ่งมักพบในครอบครัวที่มีลักษณะดังนี้
- การออกกำลังกายที่ไม่เพียงพอและไม่สม่ำเสมอ เพราะการออกกำลังกายเป็นประจำ จะช่วยลดการสะสมของไขมันในร่างกายเด็กได้ ทั้งนี้ จากสภาพแวดล้อมที่สะดวกสบายในการใช้ชีวิตประจำวันของเด็กโรคอ้วน ทำให้มีการใช้กำลังงานน้อย และมีผลต่อการสะสมไขมันในร่างกาย และเด็กโรคอ้วนที่ดูโทรทัศน์ เล่นคอมพิวเตอร์ และ/หรือเล่นเกมส์มากเกินวันละ 2 – 3 ชั่วโมง จะมีผลทำให้อ้วนและทำให้มีปฏิสัมพันธ์กับผู้อื่นลดลง
เด็กอ้วนมีภาวะแทรกซ้อนอะไรบ้าง?
ภาวะแทรกซ้อนหรือผลข้างเคียงจากการมีโรคอ้วนในเด็ก คือ
- มีความผิดปกติของการหายใจและการนอนหลับในเด็กโรคอ้วน ซึ่งเด็กจะมีปัญหาจากทางเดินหายใจจะถูกอุดกั้นในขณะนอนหลับ ซึ่งเรียกว่า ว่า โรคโอเอสเอ (Obstructive sleep apnea : OSA) ได้บ่อย โดยพบว่าเด็กที่เป็น OSA มักจะนอนกรนหรือจะมีการหยุดหายใจขณะหลับ (โรคนอนหลับ แล้วหยุดหายใจ) อาจปัสสาวะรดที่นอน และจะชอบนั่งหลับในเวลากลางวัน ในเด็กโรคอ้วนบางรายเรียนหนังสือไม่รู้เรื่องหรือเด็กอาจจะมีภาวะพร่องสติปัญญา ในเด็กโรคอ้วนในรายที่มี OSA รุนแรงอาจจะมีอาการของโรคหืดและโรคหัวใจล้มเหลวร่วมด้วย
- เด็กที่อ้วนมาก อาจมีก้อนไขมันพอกและกดทับบริเวณหน้าอก ทำให้ปอดขยายได้จำกัด เกิดกลุ่มอาการพิกวิกเกียน (Pickwickian syndrome) คือ ทำให้หายใจช้า มีก๊าซคาร์บอนไดออกไซด์คั่งในเลือด นั่งหลับเวลากลางวัน และหยุดหายใจเป็นช่วง ๆ ตามด้วยเลือดข้น ขาดออกซิเจน หัวใจโต และอาจเสียชีวิตกระทันหันได้
- เสี่ยงต่อโรคหลอดเลือดหัวใจ เนื่องจาก มีไขมันในเลือดสูงเกินปกติ เด็กจึงเสี่ยงต่อการเกิดโรค หลอดเลือดแดงแข็งและโรคความดันโลหิตสูง ซึ่งเป็นปัจจัยเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจเช่นเดียวกับในผู้ใหญ่ที่เป็นโรคอ้วน
- เสี่ยงต่อโรคเบาหวานชนิดที่ 2 (Type 2 Diabetes Mellitus) เนื่องจาก มีภาวะต้านอินซูลิน ทำให้เซลล์ต่าง ๆ ในร่างกายไม่สามารถนำน้ำตาลกลูโคส กรดอะมิโน (Amino acid) และกรดไขมันต่าง ๆ เข้าสู่เซลล์ ทำให้สารดังกล่าวมีปริมาณในเลือดมากเกินปกติจึงทำให้เกิดอาการผิดปกติต่าง ๆ ตามมา
- มีความผิดปกติของระบบประสาท อาจพบมีความผิดปกติของระบบปราสาทที่เรียกว่า Pseudotumor cerebri (มีความดันในสมองเพิ่มขึ้นโดยหาสาเหตุไม่ได้ชัดเจน) พบร้อยละ 30 – 80 มีอาการสำคัญ ได้แก่ ปวดศีรษะ คลื่นไส้อาเจียน มองเห็นภาพซ้อน (ภาพ ๆ เดียวแต่มองเห็นซ้อนเป็นหลายภาพ) และอาจมีเส้นประสาทตาผิดปกติ แต่ไม่มีความผิดปกติของระบบประสาทอื่น ๆ
- มีความผิดปกติของกระดูกและข้อ ทำให้กระดูกขาโก่งหรือพบหัวกระดูกต้นขาหลุดทั้งสองข้าง
- ความผิดปกติของตับและท่อน้ำดี โรคอ้วนในเด็กเป็นปัจจัยเสี่ยงทำให้เกิดนิ่วในถุงน้ำดีร่วมกับภาวะเม็ดเลือดแดงแตกเรื้อรัง และมีไขมันสะสมในตับมากขึ้น (โรคไขมันพอกตับ, Hepatic steatohepatitis)
- มีความผิดปกติด้านจิตใจและสังคมมาก ซึ่งความผิดปกติที่พบในเด็กโตหรือเด็กวัยรุ่น ได้แก่ การติดบุหรี่ของเด็กวัยรุ่น มีผลการเรียนเลวลง เด็กอาจแยกตัวจากเพื่อน มีความขัดแย้งกับครอบครัว เด็กเป็นโรคซึมเศร้าและปฏิเสธการรักษา ในเด็กอนุบาลที่อ้วนเด็กมักจะอ่านหนังสือไม่เก่ง ครอบครัวเด็กจะมีความเศร้า เด็กจะขาดความมั่นใจ และเด็กจะมีปัญหาปฏิสัมพันธ์ต่อสมาชิกในครอบครัว
รักษาเด็กโรคอ้วนและน้ำหนักตัวเกินอย่างไร?
เป้าหมายการรักษาเด็กน้ำหนักตัวเกินและเด็กอ้วน คือ รักษาและแก้ไขภาวะแทรกซ้อนหรือภาวะผิดปกติที่เกิดร่วมกับน้ำหนักเกินและโรคอ้วนร่วมกับการรักษาและควบคุมน้ำหนักตัว ควบคุมน้ำหนักตัวเมื่อไม่มีภาวะแทรกซ้อน ในเด็กยังมีการเจริญเติบโต เมื่อตัวสูงขึ้นและควบคุมน้ำหนักตัวไม่ให้มากขึ้นความอ้วนก็จะลดลง ดังนั้น จึงควรมีตาชั่งชนิดที่วัดได้ละเอียดเป็นจุดทศนิยม 2 ตำแหน่งไว้ชั่งน้ำหนักตัวเด็กเพื่อการติดตามน้ำหนักตัวสม่ำเสมอ ลดน้ำหนักตัวเมื่อมีภาวะแทรกซ้อน ในเด็กที่อายุมากกว่า 7 ปีทั้งภาวะน้ำหนักเกินและโรคอ้วน (แพทย์ไม่แนะนำการลดน้ำหนัก ในเด็กอายุต่ำกว่า 7 ปีเพราะจะมีผลต่อการเจริญเติบโตและสุขภาพของเด็กได้
มีแนวปฏิบัติในการดูแลควบคุมน้ำหนักอย่างไร?
แนวปฏิบัติในการดูแลควบคุมน้ำหนักตัวในเด็กโรคอ้วน คือ การปรับเปลี่ยนพฤติกรรมในการใช้ชีวิตเป็นการรักษาที่ได้ผลดี การรักษาที่เน้นทั้งตัวเด็กและครอบครัวต้องร่วมกันในการจัดการดูแลเรื่องอาหาร การออกกำลังกาย และการสนับสนุนของครอบครัว การดูแลทางด้านจิตใจ ทั้งนี้ เด็กโรคอ้วนควรได้รับการดูแลและการติดตามจากแพทย์ทางด้านโภชนาการตามกำหนดที่แพทย์นัดเสมอ
ป้องกันการเกิดเด็กน้ำหนักตัวเกินและโรคอ้วนอย่างไร?
การป้องกันการเกิดเด็กภาวะน้ำหนักตัวเกิน ภาวะอ้วนและเป็นโรคอ้วน คือ การติดตามการเจริญเติบโตของเด็กเป็นระยะ ๆ และเป็นการติดตามน้ำหนักและส่วนสูงกับกราฟการเจริญเติบโต (เปอร์เซนไทล์) ของเด็กตามเพศและอายุ หากเป็นการเจริญเติบโตที่ปกติ เส้นกราฟก็จะขนานไปกับเส้นเฉลี่ยของค่าปกติ (เปอร์เซนไทล์ที่ 50) จะไม่เกินเปอร์เซนไทล์ที่ 97 (มากเกิน) และจะไม่ต่ำกว่าเปอร์เซนไทล์ที่ 3 (น้อยเกิน, เปอร์เซนไทล์ที่3 (P3) ซึ่งเป็นค่าที่มีจำนวนข้อมูลน้อยกว่าและค่านี้จะอยู่ที่ประมาณ 3 ใน 100 ส่วนหรือร้อยละ 3 ของข้อมูล)
- ในเด็กที่น้ำหนักตัวเกินและเป็นโรคอ้วน เส้นกราฟจะพุ่งขึ้นจากแนวปกติ จึงต้องติดตามและป้องกันก่อนผิดปกติ
- การวัดรอบเอวและเทียบกับค่าที่มีการกำหนดเส้นรอบยาว (วัดผ่านสะดือ) ตามเกณฑ์ที่กำหนดดังกล่าวแล้วในข้างต้น (หัวข้อการวินิจฉัย/การประเมินภาวะไขมันสะสมในร่างกาย) ทำให้พบปัญหาน้ำหนักเกินและโรคอ้วนได้เร็ว ทำให้สามารถแก้ปัญหาได้เร็วและง่ายต่อการรักษามากกว่าเมื่อเกิดโรคอ้วนจนมีภาวะแทรกซ้อนอื่นตามมาแล้ว ซึ่งจะรักษายากขึ้น
- ลดอาหารที่ให้กำลังงาน/พลังงานสูง เช่น แป้ง ไขมัน น้ำตาล
- ให้เด็กมีการเคลื่อนไหวและใช้พลังงานเสมอ ไม่เอาแต่นั่งดูโทรทัศน์หรือเล่นเกมส์นาน ๆ
- เปลี่ยนทัศนคติว่า เด็กอ้วนน่ารักและพยายามเลี้ยงให้อ้วน
- พ่อแม่ผู้ปกครองควรปฏิบัติเป็นตัวอย่างในเรื่องการรับประทานอาหาร การออกำลังกาย และควรมีกิจกรรมร่วมกันที่ทำให้มีการเคลื่อนไหวมากกว่านั่งดูโทรทัศน์หรือเล่นเกมส์นาน ๆ
เมื่อไรควรพาเด็กพบแพทย์?
ควรพาเด็กพบแพทย์เมื่อ
- เด็กมีน้ำหนักตัวเบี่ยงเบนออกไปจากค่ามาตรฐานจากกราฟการเจริญเติบโตตามเพศและอายุ (ดูได้จากสมุดประจำตัวเด็ก)
- เด็กอ้วนกว่าเด็กอายุเดียวกัน
- เด็กตัวเตี้ยกว่าเด็กอายุเดียวกัน
- เด็กมีอาการนอนกรนหรือมีปัญหาหลับกลางวันมากกว่าปกติ ซึ่งอาจเป็นอาการบ่งบอกว่ามีการอุดกั้นทางเดินหายใจ[1]
[1] ขอขอบคุณที่มาบทความเรื่องเด็กอ้วน เด็กน้ำหนักตัวเกิน ศาสตราจารย์แพทย์หญิงอรุณี เจตศรีสุภาพ โรงพยาบาลท่าตูม จังหวัดสุรินทร์